TĂNG ÁP PHỔI VÀ THAI KÌ
Tác giả: BS.CK1. Lê Thị Huyền Trang
Khoa Hồi sức nội
Bệnh Viện Tim Tâm Đức
1. Giới thiệu
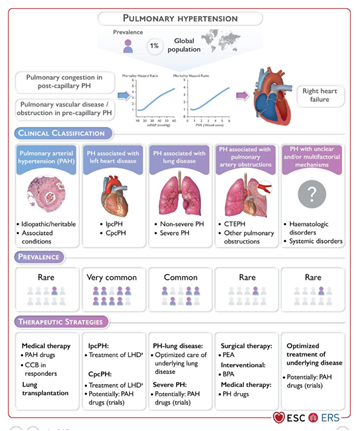
Tăng áp phổi có nhiều nguyên nhân và được định nghĩa là sự gia tăng áp lực động mạch phổi trung bình (PAP) > 25 mmHg được đo bằng phương pháp thông tim phải. Thuật ngữ tăng áp động mạch phổi (pulmonary arterial hypertension: PAH) là một phân nhóm của tăng áp phổi, đặc trưng bởi áp lực đổ đầy thất trái < 15 mmHg và kháng lực mạch máu phổi > 3 đơn vị Wood.
Nếu không được điều trị, tăng áp phổi vô căn có thể dẫn đến tử vong trong khoảng 2,8 năm.
Tăng áp động mạch phổi thường xảy ra ở phụ nữ và có thể là biểu hiện lâm sàng đầu tiên khi mang thai.
2. Nguy cơ cho bệnh nhân tăng áp động mạch phổi khi mang thai
2.1. Nguy cơ cho mẹ
Kết cục của mẹ thường thay đổi khác nhau tùy thuộc vào loại bệnh tăng áp phổi, hiện nay có xu hướng cải thiện do tiếp cận các biện pháp điều trị mới và với đội ngũ chuyên gia.
Dù hiện nay mang thai an toàn hơn nhưng tỷ lệ tử vong vẫn cao ở nhóm phụ nữ tăng áp động mạch phổi (tỷ lệ tử vong của mẹ 16-30%). Do đó khuyến cáo tránh mang thai cần được tuân thủ và khi lỡ mang thai nên thảo luận với sản phụ việc chấm dứt thai kỳ. Giai đoạn nguy cơ cao nhất là hậu sản và tuần đầu sau sinh.
Những bệnh nhân này nên được theo dõi và điều trị tại các trung tâm chuyên khoa có đội ngũ chuyên gia sản khoa, tăng áp phổi và bệnh tim mạch. Cơn tăng áp phổi, huyết khối động mạch phổi, suy tim phải là nguyên nhân tử vong thường gặp nhất.
Những biến chứng này có thể xảy ra ở những sản phụ có triệu chứng nhẹ trước khi mang thai. Nguy cơ dẫn đến tử vong của mẹ bao gồm tăng áp phổi nặng, nhập viện trễ và có thể xảy ra khi sản phụ được gây mê toàn thân.
Bệnh lý mạch máu phổi dù chỉ ở mức trung bình vẫn có thể trở nặng trong thai kỳ. Không có ngưỡng cắt an toàn cho chỉ số áp lực động mạch phổi, tuy nhiên chỉ có tăng áp phổi nhẹ có thể ít nguy cơ hơn.
2.2. Nguy cơ cho sản khoa và thai nhi
Tăng nguy cơ tử vong thai và sơ sinh (0-30%), đặc biệt nếu trẻ bị sinh non tháng, cung lượng tim mẹ giảm và/hoặc giảm oxy máu.
3. Điều trị
3.1. Chẩn đoán
Nên tuân thủ quy trình chẩn đoán tăng áp phổi thường quy khi sản phụ có biểu hiện tăng áp phổi mới phát hiện. Siêu âm tim là chìa khóa và các bước chẩn đoán khác tuân theo hướng dẫn chẩn đoán tăng áp phổi, cá thể hóa liệu trình điều trị.
Thông tim được khuyến cáo khi chẩn đoán không rõ ràng và để giúp đưa ra các quyết định điều trị chính xác. Nên thực hiện thủ thuật thông tim tại trung tâm chuyên khoa. Những bệnh lý liên quan đến gia đình, sản phụ nên được tham vấn di truyền.
3.2. Theo dõi và điều trị trong thai kỳ
Mang thai ở sản phụ có tăng áp động mạch phổi là nguy cơ cao, do đó nên bắt đầu tiếp cận các phương thức điều trị. Đánh giá phân tầng nguy cơ nên thực hiện ở các bệnh nhân chưa mang thai.
Không có bằng chứng nào về lợi ích khi so sánh giữa cách tiếp cận từng bước và kết hợp sớm các phương thức điều trị ở bệnh nhân mang thai.
Nếu việc mang thai vẫn tiếp tục, liệu pháp điều trị cần phải được điều chỉnh. Nên ngừng thuốc đối kháng thụ thể endothelin (ERA), riociguat và selexipag vì khả năng gây quái thai tiềm ẩn hoặc chưa rõ.
Mặc dù có bằng chứng hạn chế, thuốc ức chế canxi, PDE5is và các chất tương tự prostacyclin dạng hít, tiêm hoặc dưới da được coi là an toàn trong thai kỳ.
Sản phụ tăng áp phổi cần được chăm sóc và theo dõi định kỳ bởi đội ngũ chuyên gia (thường mỗi tuần 1 lần vào tam cá nguyệt thứ 3). Đánh giá toàn diện, bao gồm độ bão hòa oxy và chức năng thất phải được thực hiện ở mỗi lần tái khám.
Khi bệnh nhân có triệu chứng cần được nghỉ ngơi tại giường và tránh các yếu tố nguy cơ làm bệnh nặng hơn như đi máy bay.
Thuyên tắc do huyết khối là nguy cơ chính và cần xem xét điều trị kháng đông. Điều trị lợi tiểu cho sản phụ có suy tim và phải điều trị thiếu máu thiếu sắt.

3.3. Chuyển dạ
Lập kế hoạch sinh chi tiết, bao gồm các phương thức tối ưu và thời gian chấm dứt thai kỳ nên được quyết định bởi nhóm chuyên gia tim mạch – sản phụ khoa.
Kế hoạch này bao gồm cả chăm sóc trong thời kỳ hậu sản và kể cả thông khí cơ học hỗ trợ nếu cần. Gây tê vùng thường được lựa chọn hơn gây mê toàn thân.
Điều chỉnh cân bằng lượng dịch trong cơ thể cẩn thận và tối ưu hóa chức năng thất phải là yếu tố quyết định để đạt kết cục tốt sau cùng.
3.4. Hậu sản
Bệnh nhân vẫn có nguy cơ cao trong vài tháng sau sinh và cần thảo luận với từng bệnh nhân việc duy trì điều trị liên tục và tránh mang thai trong tương lai.
Các liệu trình điều trị không nên ngưng vào giai đoạn sớm sau sinh.
Tài liệu tham khảo
- Điều trị và quản lý bệnh lý tim mạch trong thai kỳ theo hướng dẫn của hội tim mạch châu Âu năm 2018 (2018 ESC Guidelines for the management of cardiovascular diseases during pregnancy).
- ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. ESC Clinical Practice Guidelines 2022.